こんにちは、CLINICIANSの代表のたけ(@RihaClinicians )です!
今回は脳卒中のリスク管理のお話しで、自動調節能の破綻と具体的な血圧管理について。
「リスク管理って難しいなー」
「脳卒中ってどうやってリスク管理をするの?」
って思っておられる方がおられましたらこれを参考にしてください!
今まで様々な講習会に行ったり論文を吟味しつつ1000例以上の患者さんを臨床で経験してきましたが、結局はこれだけで十分だと思われる内容を掲載しました。
なお、よりリスク管理を安全にするためには以前に掲載した記事と合わせて読んでいただくと良いかと思います。
学生さんでも読みやすく書いているのでこちらもご参考ください。

ざっくり内容を見る
脳卒中のリスク管理は簡単!
ではさっそく本題です。
脳卒中急性期のリスク管理でやることは簡単です。
基本的には以下の2つを意識して実践するだけです!
①脳卒中の病態を把握し、その病態にあった血圧の安全域を設定すること
②併存疾患の影響を考慮すること
これだけです。
併存疾患の話をしているとキリがないので、今回はこれについての詳細は触れませんが、とにかく気をつけるのは「血圧を管理する」ということ一つだけになります。
どうですか?
これだけなら覚えるのは簡単でしょ?w
とりあえず「脳卒中のリスク管理は何をしたら良いのかわからない」という方は、まずは血圧が一番重要なのでこれを意識してください。
重要なのでもう一回だけ確認します・・
血圧の管理が重要なので、血圧をきっちり管理してくださいね!
なぜ血圧を管理することが重要なのか?
脳卒中リスク管理でなぜ血圧を管理することが重要かというと、脳卒中を呈した後の患者さんには大きく2つのリスクがあるからなんです。
それは脳血流量が低下するリスク(脳虚血など)と脳血流量が増大しすぎるリスク(脳出血など)です。
前回の記事でもご紹介した通り、脳卒中急性期は脳血管自動調節能が破綻している期間であることが多いため、血圧の変動はそのまま脳血流に依存することが多いです。

つまり、脳虚血リスクも脳出血リスクも、どちらも血圧を管理すればよいということがわかりますでしょうか。
だから血圧をきっちり管理すれば良いのです。
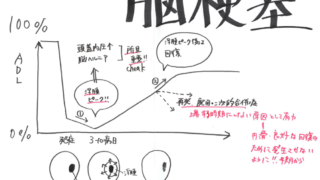
脳血管自動調節能が破綻している期間
脳血管自動調節能が破綻している期間は以下の通りです。
図では下限値と書いてありますが後で説明しますのでここでは気にしないでください。

最近では、「介護保険で訪問リハをしていて脳卒中になりすぐに退院できてまた訪問リハをすぐに再開する・・」なんて患者さんがざらにいますが、自動調節能の破綻期間を考えると生活期リハの方もこの時期は運動負荷をかけることによって脳梗塞再発リスクが高いことを認識しておいた方が良いですね。
生活期でリハをされている方もリスクがある期間は十分注意しながらVital管理を行いましょう。
併存疾患を呈する症例の際に注意するポイント
脳卒中リスク管理で血圧管理が重要であることは理解できましたでしょうか?
「②併存疾患の影響を考慮すること」については詳細に説明しないと言いましたが、それではあまりにも無責任な感じがするので少しだけ触れておきます。
基本的には心臓、呼吸、代謝、体温、血中ガス分圧などが変化すれば、血圧の変動を引き起こし、脳血流量に変化を及ぼします。
心拍数が変化しても・・
呼吸数が変化しても・・
サチュレーションが変化しても・・
結局は「血圧を管理すればいいじゃん」という話になります。
しかし、ここで気を付けないといけない点が一つ。
血圧が変化するのは体に負担がかかってくるレベルですので、脳以外の併存疾患に負担をかけすぎたらいけない症例の場合はかなり慎重にその他のVitalもモニタリングしなくてはなりません。
例えば急性心筋梗塞や心不全などの心臓の疾患が併存している症例などでは、離床の最中に血圧が保たれていても心臓に負荷をかけすぎてしまうと離床中に心臓の機能が急に低下し、急激な血圧低下を引き起こします。
心臓が機能しなくなると全身状態が悪化するだけはなく、その後脳に血液が行きにくくなり、寝かせても脳血流が回復しなくて取り返しのつかないことになってしまうのは容易に理解できます。
心臓が脳に血液を送っているのですから・・
なので、このような場合は心臓の負荷をどうするかを設定し、それを管理しながら運動負荷をかけなくてはなりません。
つまり、このような併存疾患がある症例の場合は脳卒中の血圧管理とは別に心臓の負荷量の設定(例えば心電図や心拍数など)も行い、その疾患の安全域内で負荷が収まるようにモニタリングしならが離床を行なっていきます。
併存疾患の負荷量の具体的な設定はこのブログにもリンクを掲載している各学会のガイドラインなどを参考に設定していただくと良いので、そちらをご参照ください。
なお、アンダーソンの基準は全身的に安定した状態を広く浅~くとらえた運動負荷の設定であり、重篤すぎる併存疾患でない方の場合などには血圧の箇所だけ脳卒中の設定に置き換えて使用することもできますのでご参考までに。

リスク管理の設定方法の具体例
◉併存疾患なし ⇒アンダーソンの基準の血圧以外の項目 + 脳卒中の病態に応じた血圧安全域
◉併存疾患あり ⇒併存疾患のガイドラインなどが推奨する評価項目とその安全域(急性心不全なら心電図や心拍数など) + 脳卒中の病態に応じた血圧安全域
※いずれも基準が厳しい方に合わせてださい。例えばラクナ梗塞で大動脈解離を併存している症例の場合、ラクナ梗塞では血圧220mmHg、大動脈解離では130mmHgの基準が一般的ですが、このような場合は大動脈解離に合わせてリハをすることが多いです。詳細は随時主治医に確認をとりましょう。
病態を把握して血圧を管理するとは?具体的な参考値!
脳卒中のリスク管理で血圧を管理することが重要であることは理解できたかと思います。
あとは、具体的に病態に合わせて管理する値を設定していけば良いです。
設定の際に気をつけることは脳卒中の病態です。
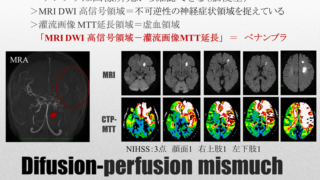
脳卒中は大きく脳梗塞、脳出血、くも膜下出血の三つの病態に分類でき、これらに共通して気をつけなければならないのはペナンブラであるということについては以前にお話ししました。

そこでこれら全てに共通するペナンブラの管理は
・収縮期血圧80mmHg未満
・収縮期血圧が運動開始時よりも20%低下、もしくは30mmHg以上の低下
この基準を参考に管理すればペナンブラ領域の梗塞化を進行させるリスクを避けられると言われています。
なのでペナンブラが存在するような脳卒中においてはこの範囲を血圧下限値、血圧変動の下限値(離床中止基準)の一つとしましょう。
また、もう一つ共通するもので気をつけなければならないものがあります。
それは血圧の急上昇と脳浮腫です。
脳浮腫が両者の病態で起こる可能性については以前の記事でも触れましたね。

脳実質が痛めば浮腫が発生しますので脳卒中全般で浮腫は発生しますし、脳血管自動調節能が破綻していればそこの血管に血圧上昇に依存して血液が流れ込みやすくなります。
脳浮腫は血圧の上昇によって以下の図のような負のスパイラルを引き起こして増悪します。
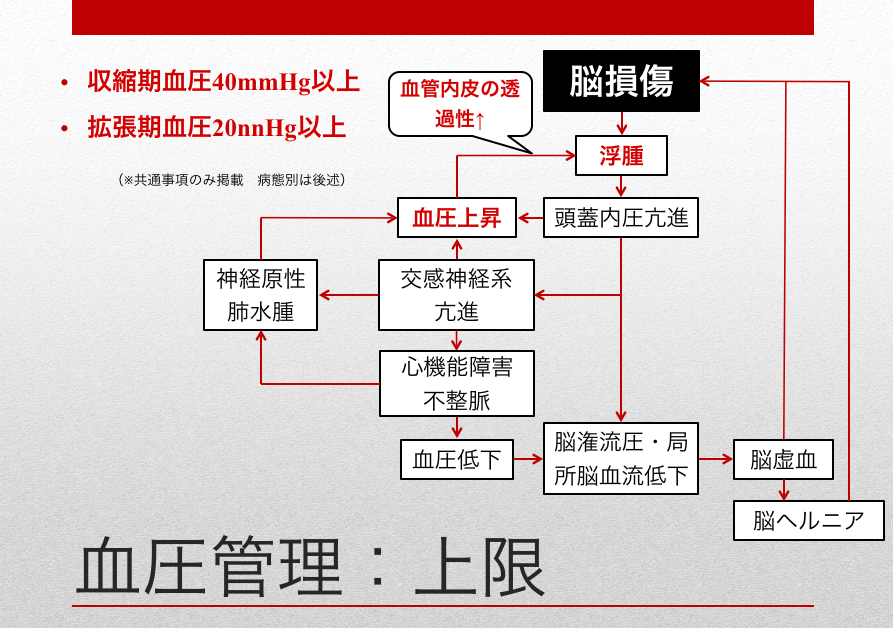
よって、このような浮腫増悪の負のスパイラルを引き起こさないため、また全身状態を悪化させないために、血圧変動の上限値(離床中止基準)は
・収縮期血圧が運動開始前よりも40mmHg以上の上昇
・拡張期血圧が運動開始前よりも20mmHg以上の上昇
までに留めるように管理しましょう。
そして、最後に梗塞と出血(脳出血とくも膜下出血)の二つの病態に分けて血圧の上限値を設定します。
なぜかというと、梗塞は脳に血液が行かなくなって発生した病態なので血圧は高めに管理できますが、出血の場合は出血が広がったり再出血したらいけないので血圧は低めに管理しなければならないからです。
よって、梗塞と出血の具体的な血圧上限の管理値は
・脳梗塞では収縮期血圧220mmHg未満、または拡張期血圧120mmHg未満
・脳出血では収縮期血圧140mmHg未満
というように上限値を違う値で管理します。
脳出血急性期の血圧管理は、脳卒中ガイドライン2009では「収縮期180mmHg未満、または平均血圧130mmHg未満」となっていましたが、脳卒中ガイドライン2015ではINTERACT2試験などの脳卒中急性期の降圧療法の安全性と予後の報告などの影響を受けて推奨される値が変更されています。
ただし、梗塞でも出血リスクがあるものは低めに設定したり、出血で血管の状態が落ち着いてくれば高めに設定したりします。
たとば、
・脳梗塞でt-PAを行う場合は収縮期血圧185mmHg未満、または拡張期血圧110mmHg未満
・脳出血で再出血がないかをCTで確認した後に収縮期血圧を160-180mmHg未満まで上限値を上げる(極力は140mmHgまでにコントロールしていく)
などですね。
ここまでを見た急性期リスク管理に詳しい方は、
「あれ?脳梗塞は臨床病型で分けないの?ラクナ梗塞、アテローム、心原性とかあるけど・・」
っと思うかもしれませんが、これに関してはパラパラと報告がある程度で一定の見解が得られていませんね。
各施設で認識は異なりますが、一定した見解が得られている上記が現在のスタンダードは上記のものと僕は考えています。

血圧管理のまとめ
ここまでで少しわかりにくくなってきた方もおられるかと思うので、最後にどのように使うのかをまとめておきます。
①脳卒中患者を担当
②梗塞か出血かで血圧管理を分けて設定
[梗塞の場合の中止基準]
・収縮期血圧80mmHg未満
・収縮期血圧220mmHgより高い、または拡張期血圧120mmHgより高い
※t-PAの場合は収縮期血圧185mmHgより高い、または拡張期血圧110mmHgより高い
・収縮期血圧が20%低下、または30mmHg以上の低下
・収縮期血圧が40mmHg以上の上昇、または拡張期血圧が20mmHg以上の上昇
[出血の場合の中止基準]
・収縮期血圧80mmHg未満
・収縮期血圧140mmHgより高い
・収縮期血圧が20%低下か30mmHg以上の低下
・収縮期血圧が40mmHg以上の上昇、もしくは拡張期血圧が20mmHg以上の上昇
③上記の設定で実際に離床を行いながら、意識レベルやその他の神経学的症状が増悪してこないかなどを確認しつつ、その血圧管理で本当に良いのかを慎重に判断していきます。実際に神経症状が出るか出ないかは脳虚血や出血の大きさや虚血状態、浮腫や頭蓋内圧の程度、血管の狭窄程度や側副血行路の発達程度(脳血流の行きやすさ)などでも異なるので、これら全てを離床しながらモニタリングすることはなかなか難しいです。
ただ、これが一番重要なので常時確認しましょう!
なお、発症からの病態ごとの経過の知識もあるとよりリスクが高い時期などもわかるので、こちらも知っておかれると良いかと思います。
特に発症から数時間や脳浮腫がpeakになる時期は血圧が変動しやすいので要注意です。
だからこの時期にはドクターが安静度を上げてくれないんですね。

参考資料
今回は脳卒中の血圧管理に関するお話でしたがいかがでしたでしょうか?
少し長くなってしまいましたが、以上で終わります。
今回の内容のエビデンスや詳細に関しては脳卒中ガイドライン2015にも一部掲載されていますのでご参考までに!
なお、脳卒中ガイドラインの中には、血圧の話だけではなく早期離床の話や医師の治療方法の根拠なども掲載されているので、脳卒中リハをやっているのにまだ持っていない方は最低限読んでおくことをおすすめします。
僕個人の意見としては、このガイドライン自体よりもこの引用文献の原著を読むことが一番面白いです。
PT協会の主催の講習会でも、よくよく見るとこういうガイドラインの引用文献を引っ張ってきているような講義をされる先生方が多いのですね。
つまり、ガイドラインが出てすぐにこれの引用文献を読めば、ある程度は前線の先生に近づけるということですので将来は大物になろうという方はこういうものも利用してみてもいいと思います(もっと最新のものを読まれているので追いつくのは無理ですが…w)
最後までお読みいただきありがとうございました!





充実の“note”で飛躍的に臨床技術をアップ

CLINICIANSの公式noteでは、ブログの何倍もさらに有用な情報を提供しています。“今すぐ臨床で活用できる知識と技術”はこちらでご覧ください!
実践!ゼロから学べる腰痛治療マガジン
腰痛治療が苦手なセラピストは非常に多く、以前のTwitterアンケート(回答数約350名)では8割以上の方が困っている、35%はその場しのぎの治療を行っているということでしたが、本コンテンツはそんな問題を解決すべく、CLINICIANSの中でも腰痛治療が得意なセラピスト(理学療法士)4名が腰痛に特化した機能解剖・評価・治療・EBMなどを実践に生きる知識・技術を提供してくれる月額マガジンです。病院で遭遇する整形疾患は勿論、女性特有の腰痛からアスリートまで、様々な腰痛治療に対応できる内容!臨床を噛み砕いてゼロから教えてくれるちょーおすすめコンテンツであり、腰痛治療が苦手なセラピストもそうでない方も必見です!
実践!ゼロから学べる足マガジン

本コンテンツでは、ベテランの足の専門セラピスト(理学療法士)6名が足に特化した機能解剖・評価・治療などを実践に生きる知識・技術を提供してくれる月額マガジンです。病院で遭遇する足の疾患は勿論、小児からアスリートまで幅広い足の臨床、エコー知見などから足を噛み砕いてゼロから教えてくれるちょーおすすめコンテンツであり、足が苦手なセラピストもそうでない方も必見です!
実践!ゼロから学べる肩肘マガジン
本noteマガジンはCLINICIANSメンバーもみんな認めるベテランの肩肘治療のスペシャリスト(理学療法士)5名が肩肘の治療特化した機能解剖・評価・治療などを実践に生きる知識・技術として提供してくれます。普段エコーなどを使って見えないところを見ながら治療を展開している凄腕セラピストが噛み砕いてゼロから深いところまで教えてくれるので肩肘の治療が苦手なセラピストも必見のマガジンです!
YouTube動画で“楽しく学ぶ”
実技、講義形式、音声形式などのセラピストの日々の臨床にダイレクトに役立つコンテンツが無料で学べるCLINICIANS公式Youtubeチャンネルです。EBMが重要視される中、それに遅れを取らず臨床家が飛躍的に加速していくためにはEBMの実践が不可欠。そんな問題を少しでも解決するためにこのチャンネルが作られました。将来的に大学や講習会のような講義が受けられるようになります。チャンネル登録でぜひご活用ください♪登録しておくと新規動画をアップした時の見逃しがなくなりますよ!
※登録しておくと新規動画をアップした時に通知が表示されます。
なお、一般の方向けのチャンネルも作りました!こちらでは専門家も勉強になる体のケアやパフォーマンスアップに関する動画を無料で公開していますので合わせてチャンネル登録を!