今回は臨床診断と医学的治療管理、経過中に観察・評価すべきポイントのまとめを丁寧にお話します。
臨床診断
くも膜下出血の診断は、まず発症時の症状を見ます。
発症時の典型的な症状は、突然の激しい頭痛と悪心・嘔吐などであり、これは、出血に伴う頭蓋内圧の亢進によって生じる症状です。
病態に関しては以前の記事をご参照ください。
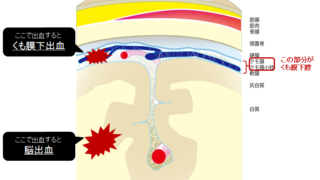
その他に注意すべき症状としては、頭痛、意識障害、めまい、動眼神経麻痺、髄膜刺激症状などを呈することがあります。
くも膜下出血では頭痛が発生しますが、「激しい」頭痛ではないこともあるため、これらの所見も補助診断として用いられることが多いです!
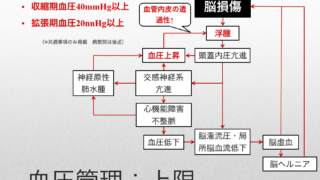
覚えておいておきたい!頭蓋内圧亢進症状!
・頭痛
・悪心
・嘔吐
・眼内出血
・(少し時間が経過すると)うっ血乳頭
・クッシング現象(徐脈、血圧上昇)
・意識障害
頭蓋内圧亢進は脳灌流圧の低下をきたし、脳灌流圧の低下は脳虚血を引き起こし、脳浮腫増大を引き起こす可能性があります。
また、脳灌流圧の低下はPaCO2上昇を招き脳血管を拡張させるため、脳血流量の増大を引き起こす可能性があります。
両者が発生することでさらなる頭蓋内圧亢進を招く可能性があります。
頭蓋内圧亢進が顕著な場合、脳ヘルニアを起こす可能性があることに最も注意が必要です。
脳ヘルニアは病変部位により出現する兆候が若干異なりますが、脳ヘルニアを見落とさないよう所見は押さえておきましょう。
急性期リハを行う際には、頭蓋内圧がコントロールされている状態で介入していますが、リハ開始時に状態(前回介入時と比べて良いか悪いか)の確認を行ってプログラムを調整する必要があります。
また、リハ開始時に問題がなかった場合でも、ドレーンの排液を一時的に閉鎖して離床を行っている最中や、実施中になにかしらのイベントが発生した場合にはこれらの臨床所見を拾えれば即座に適切な対応が取れると思いますので、覚えておきましょう。
覚えておいておきたい!髄膜刺激徴候!
髄膜刺激徴候はくも膜下出血や髄膜炎などの髄膜が刺激されるような病態のときによく見られます。病態が悪化している時にも見られることが多いのでチェックしておきましょう!
髄膜刺激徴候の評価方法を以下に掲載します。評価は全て仰臥位で行います。
・項部硬直
頭部を前屈させると疼痛が発生したり、明らかな抵抗感を認める。
・ケルニッヒ徴候
片側下肢の股関節と膝関節を90°屈曲した状態からその膝を伸展させる。正常では膝伸展が135°以上の範囲まで可能。
・ブルジンスキー徴候
頭部を他動的に屈曲させると両下肢が屈曲する。
・neck flection test
頭部を前屈させて顎を胸につける。
※neck flection testは座位で評価することも可能です。意識がない患者では使用できませんので、その場合は上記のその他の評価方法を用いましょう。
これらの評価は、医師の診察の際にしか行われないイメージですが、先ほど少し触れたようにリハを行う上でもざっくりとした状態把握に役に立ちます。
髄膜刺激症状は髄膜が刺激されておこる症状であるため、経過中に症状の変化みると患者の病態がどのような傾向にあるかが推察できることが多いです。
たとえば、これらのテストをリハ中に毎回確認し、程度が軽減しているのであれば、髄膜刺激症状は軽減して病態が改善傾向であると判断できます。
逆に症状が顕著にみられるようになった場合は状態が悪化している、もしくはなにかしらのイベントが発生したという判断材料にもなります。
この臨床症状がもう少し客観的な数値で欲しい場合は、これらのテストを行ったときの関節可動域やNRSも評価しておくと良いでしょう。
少し話がそれましたが診断の話に戻ります。
前述のくも膜下出血の典型的な症状を認めた後には直ちに頭部CT検査が行われます。
そして、頭部CTにてくも膜下腔の出血所見(高吸収域)を認めた場合は、DSAやMRA、3D-CTAなどの脳血管の画像評価を行い、その原因や破裂部位を特定します。
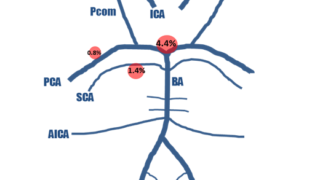
ここで破裂脳動脈瘤があればくも膜下出血が確定となります。
なお、頭部CTで出血所見がない場合やCTではよくわからない場合は、MRI(FRAIR)とMRAを用いて再度出血所見がないかどうかを確認します。
あれば先ほどと同様の流れで血管評価を行い、診断を確定します。
FRAIRとMRAをとっても出血所見がなかった場合は、腰椎穿刺にて髄液検査を行います。
髄液が透明であればくも膜下出血は否定できますが、髄液が血性かキサントクロミーであれば上記と同様に血管評価の画像検査を行っていきます。
流れをまとめると以下①~④、①~⑤のようになります。
くも膜下出血診断の流れ
①臨床症状あり
②頭部CTで出血
あり⇒③血管評価(DSA、MRA、3D-CTA)⇒④くも膜下出血確定
なし⇒③MRI(FRAIRとMRA)異常なし⇒④髄液検査 異常なし⇒⑤くも膜下出血否定
※頭部CTで出血なしの場合の検査の流れ(③~⑤)に関して、それぞれの検査で問題があった時点で詳細な血管評価(DSA、MRA、3D-CTA)が行い原因・破裂部位を検索します。
診断から手術までの管理
これ以降に記載する内容は、くも膜下出血の病態や経過を読んでいただいてから読むと理解しやすいと思いますので、まだ見られてない方はこちらをご覧ください。

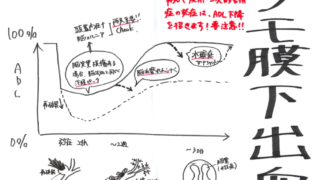
くも膜下出血では発症から24時間以内が非常に再破裂のリスクが高いため、この間はとにかく再破裂をしないように厳密な管理が行われます。
具体的には以下の通りです。
くも膜下出血の発症早期の管理
・暗室(もしくは視覚遮断環境)管理
・頭部を30°程度挙げた状態での臥床安静
・降圧薬投与や鎮痛・鎮静薬投与による血圧コントロール
・抗脳浮腫薬投与
・抗けいれん薬投与
・呼吸管理(O2投与、挿管)など
手術方法
くも膜下出血の発症後は、72時間以降に脳血管攣縮が発生しやすくなり、脳血管攣縮が発生すると脳虚血を起こし易くなるため、この時期に手術を行うと術中リスクは非常に高くなります。
よって、手術加療は発症後72時間以内の早期に行われます。
発症から72時間を過ぎてしまっている場合は、脳血管撮影を行い、脳血管攣縮がなければ手術、ある場合は脳血管攣縮がおさまるのを待って手術を行う場合が多いです(軽症の場合は要検討)。
術式は開頭手術と血管内手術の二種類があります。
開頭手術
・開頭動脈瘤頸部クリッピング術
・動脈瘤トラッピング術
・動脈瘤被包術(コーティング術、ラッピング術)
動脈瘤コイル塞栓術
くも膜下出血の手術で最もよく行われるのは開頭動脈瘤頸部クリッピング術と動脈瘤コイル塞栓術です。
開頭動脈瘤頸部クリッピング術は、頭を切り開いて動脈瘤をクリップで挟んで止血する術式です。
直接的に病変部位を治療するため、止血の確実性は高く、血腫除去も同時に行うことができるため、脳血管攣縮の予防にも役立ちます。
ただし、侵襲が大きい手術であるため高齢者などには不向きとされています。
一方、動脈瘤コイル塞栓術は、頭を切って開かない術式です。
鼡径部(足の付け根、股関節前面部)から血管内にカテーテルを挿入し、これを血管内に通して動脈瘤がある部まで到達させ、カテーテルを使って動脈瘤にプラチナコイル(針金みたいなイメージ)を詰めていきます。
コイルを詰めると、血流が動脈瘤内に流入しなくなるため再破裂のリスクは下がります。
この術式は、低侵襲であるために高齢者でも施行可能なことが多く、頭を切って開く必要がないため手術による脳損傷のリスクも低いです。
なお、くも膜下出血では急性水頭症や脳内血腫を合併することがありますので、これが及ぼす二次的脳損傷を軽減するための手術や処置も同時に行われることが多いです。
くも膜下出血の手術時に同時に行われることがある手術
・急性水頭症⇒脳室(脳槽)または腰椎ドレナージ術
・脳内血腫 ⇒開頭血腫除去術、脳室ドレナージ術
※腰椎ドレナージ用のドレーンは、腰椎穿刺と同様にL4/5椎間から脊髄腔に留置します。低侵襲で難しい手術ではなく、一般的には上記の手術の後に処置を行うことが多いです。
ここで出てきた脳室ドレナージは脳出血でも同様に使用されることがあります。
脳室・腰椎ドレナージによる頭蓋内圧の管理やリハ時の注意点に関しては、また後日記事をアップします。
術後管理
術後管理に関しても、くも膜下出血の発症後の病態、合併症の管理がメインに行われているため、以下の記事をまだ見られていない方は先にこちらをご覧ください。

上記に掲載した手術加療がなされた後は、72時間以降~2週間程度の期間に発症リスクの高い脳血管攣縮を予防するための管理を主体に行います。
脳血管攣縮の予防は以下の通りです。
TripleH療法
循環血液量増大(hypervolemia)、人為的高血圧(hypertention)、血液希釈(hemodilution)となるように管理します。
これは、循環血漿量や血圧を意図的に高く保ち、さらに血液の粘性を低下させることで脳循環が保たれるようにするために行います。
この方法の代わりに、循環血液量を正常に保ち、心機能を増強させるhyperdynamic療法も考慮しても良いとされています。
必ず術前には心機能を評価していることと思いますが、交感神経系の興奮や呼吸器機能の低下(血管透過性の亢進による神経原性肺水腫や呼吸器使用)、手術侵襲によるストレスなどがある状況で血圧を高い状態に保つことになるため、心不全やたこつぼ心筋症、不整脈を併発する可能性が高いです。
離床時のVitalのモニタリングやベッドサイドでのフィジカルアセスメントは勿論ですが、尿量やIn-Outバランスなども全身状態を記録から読み取る際に一緒にみておきましょう。
脳室(脳槽)または腰椎ドレナージ
脳血管攣縮の誘引となる髄液中の血腫の排泄を早期に行うため、さらに頭蓋内圧を管理するために用います。
ドレナージに関しては、また後日アップすると言っていましたが、ここで先にお伝えしておきたいことがあります。
離床を開始する前には最低限ドレーンの排液量、排液の色調のチェックを行っておきましょう。
そして、ドレーンをクランプして離床を行なった後は、設定圧の高さに合わせた姿勢に戻し、クランプを開放して再度開始時と同じように確認を行います。
その際、排液量が普段出ている以上に出すぎていないか(記録で確認しておいて比較)と排液の色調が真っ赤に変化していないかをみてください。
特に、後者の排液の色調に注意が必要です。
仮に、「開始前は排液が透明だったのに離床後にいきなり真っ赤になった」なんてことになったら、再破裂しているかもしれませんので早急に主治医に報告が必要ですね。ご注意を・・
血腫溶解療法
脳室(脳槽)または腰椎ドレーン使い、ドレナージの際に髄腔内へウロキナーゼやrt-PAを投与しくも膜下空の血腫を溶かして排泄しやすくするために用いられます(灌流療法)。
髄注療法
抗血小板作用・脳血管拡張作用を有するシロスタゾールやミルリノンを脳槽灌流に混注すし、さらに脳槽潅流終了後に腰椎スパイナルドレナージからの髄腔内投与を追加したりすることで脳血管攣縮を予防します。
この治療効果は、灌流を使用するために髄液循環に依存します。
よって、症状発現時に開始しても脳血管攣縮の抑制までのタイムラグが生じることが報告されています。
髄液循環がよくなれば治療効果が得られるということなので、この治療中にリハで歩行などの離床を行うことも治療効果を向上させることに貢献できるかもしれません。
全身薬物投与
血管拡張薬である塩酸ファスジルや抗血小板薬であるオザグレルナトリウムの静脈投与を行い、脳血管攣縮を予防します。
術後の経過中は適宜、画像検査などを用いて脳血管攣縮の評価を行います。
非侵襲的補助検査として経頭蓋的ドプラー検査(中大脳動脈水平部(M1)の平均血流速度が120~150cm/秒以上の場合、あるいは1日に50cm/秒以上の増加があった場合、脳血管攣縮の発生が示唆されます)、MRA、MRI拡散強調画像、3D-CTA、SPECTなどが用いられることが多いです。
脳血管攣縮の確定は血管造影などにて確定診断し、上記治療の抵抗性がある症例に対しては血管内治療などが行われることがあります。
血管内治療は塩酸ファスジル選択的動注療法や経皮的血管形成術(PTA)を行われることが多いです。
その他の術後管理については、呼吸循環管理や栄養管理、中枢性塩類喪失症候群による脱水に対して高張食塩水の輸液管理などが行われます。
ここで全ては話せないので、今回はこのぐらいにしておきましょう。
なお、脳血管攣縮のリスクが高い時期(亜急性期)を乗り切った後の慢性期の管理は、正常圧水頭症がメインになります。
発症後から数週間~数ヶ月で出現してくるので、忘れた頃に症状がでてくることがありますが、以下の水頭症の症状を覚えておき、所見を見落とさないように注意しましょう。
覚えておいておきたい!水頭症の症状!
【三大臨床徴候】
・認知機能低下
物忘れ、自発性低下、無関心、日常動作の緩慢化
・歩行障害
歩幅減少、すり足、すくみ足、歩行速度低下、ふらつき増大(歩けない場合は立位保持ができなくなったり、起き上がれなくなったり)
・尿失禁
【画像所見】
・側脳室の拡大
・CTで脳室周囲低吸収域あり(PVL)
・MRI FLAIRにて脳室周囲高信域
・脳溝の狭小化
・シルビウス裂(外側溝)や脳底槽の拡大
正常圧水頭症が生じた場合は、脳室腹腔シャント術(V-P shunt)や腰椎くも膜下腔腹腔シャント術(L-P shunt)を行い、髄液がどんどん頭に溜まってようにするような手術を行う必要があります。
本日は以上で終わりにしましょう!
臨床診断と医学的治療管理、経過中に観察・評価すべきポイントのまとめを丁寧すぎるぐらい丁寧にお話しましたがいかがでしたでしょうか?
きっとお腹一杯ですよねw
少しでも参考になるところがあれば臨床に上手く利用していただければ幸いです!
最後までお読みいただきありがとうございました。
なお、くも膜下出血シリーズは本日で終わりです。
リハ治療の具体的な方法についてはnoteにまとめていますのでこちらをご参照ください。これでくも膜下出血のリハは怖くありません。
ぜひ!
参考資料
1)増田卓,佐藤清貴,他:くも膜下出血でみられる心筋障害.心臓. 1998;30(1):21-34.
2)佐藤章:重症くも膜下出血急性期の病態と治療.The Japanese Congress of Neurological Surgeons.1998;7:24-31.



充実の“note”で飛躍的に臨床技術をアップ

CLINICIANSの公式noteでは、ブログの何倍もさらに有用な情報を提供しています。“今すぐ臨床で活用できる知識と技術”はこちらでご覧ください!
実践!ゼロから学べる腰痛治療マガジン
腰痛治療が苦手なセラピストは非常に多く、以前のTwitterアンケート(回答数約350名)では8割以上の方が困っている、35%はその場しのぎの治療を行っているということでしたが、本コンテンツはそんな問題を解決すべく、CLINICIANSの中でも腰痛治療が得意なセラピスト(理学療法士)4名が腰痛に特化した機能解剖・評価・治療・EBMなどを実践に生きる知識・技術を提供してくれる月額マガジンです。病院で遭遇する整形疾患は勿論、女性特有の腰痛からアスリートまで、様々な腰痛治療に対応できる内容!臨床を噛み砕いてゼロから教えてくれるちょーおすすめコンテンツであり、腰痛治療が苦手なセラピストもそうでない方も必見です!
実践!ゼロから学べる足マガジン

本コンテンツでは、ベテランの足の専門セラピスト(理学療法士)6名が足に特化した機能解剖・評価・治療などを実践に生きる知識・技術を提供してくれる月額マガジンです。病院で遭遇する足の疾患は勿論、小児からアスリートまで幅広い足の臨床、エコー知見などから足を噛み砕いてゼロから教えてくれるちょーおすすめコンテンツであり、足が苦手なセラピストもそうでない方も必見です!
実践!ゼロから学べる肩肘マガジン
本noteマガジンはCLINICIANSメンバーもみんな認めるベテランの肩肘治療のスペシャリスト(理学療法士)5名が肩肘の治療特化した機能解剖・評価・治療などを実践に生きる知識・技術として提供してくれます。普段エコーなどを使って見えないところを見ながら治療を展開している凄腕セラピストが噛み砕いてゼロから深いところまで教えてくれるので肩肘の治療が苦手なセラピストも必見のマガジンです!
YouTube動画で“楽しく学ぶ”
実技、講義形式、音声形式などのセラピストの日々の臨床にダイレクトに役立つコンテンツが無料で学べるCLINICIANS公式Youtubeチャンネルです。EBMが重要視される中、それに遅れを取らず臨床家が飛躍的に加速していくためにはEBMの実践が不可欠。そんな問題を少しでも解決するためにこのチャンネルが作られました。将来的に大学や講習会のような講義が受けられるようになります。チャンネル登録でぜひご活用ください♪登録しておくと新規動画をアップした時の見逃しがなくなりますよ!
※登録しておくと新規動画をアップした時に通知が表示されます。
なお、一般の方向けのチャンネルも作りました!こちらでは専門家も勉強になる体のケアやパフォーマンスアップに関する動画を無料で公開していますので合わせてチャンネル登録を!