こんにちは、CLINICIANSの代表のたけ(@RihaClinicians )です!
脳卒中の予後予測に関するお話は以前の記事でしましたが、これは必ずしも当たるとは限りません。
私たちの臨床上で最も大事なことは、予後予測を設定した後、この予想通りに経過しているかどうかを確認していくことです。



今回は、私たちが普段よく使う腱反射やModified Ashworth Scaleを紹介し、これを患者さんの運動麻痺の回復過程の観察に活用する方法をご紹介します。
下肢装具の作成などにも役立つ評価方法ですのでぜひ利用してみてください。
ざっくり内容を見る
運動麻痺の回復過程
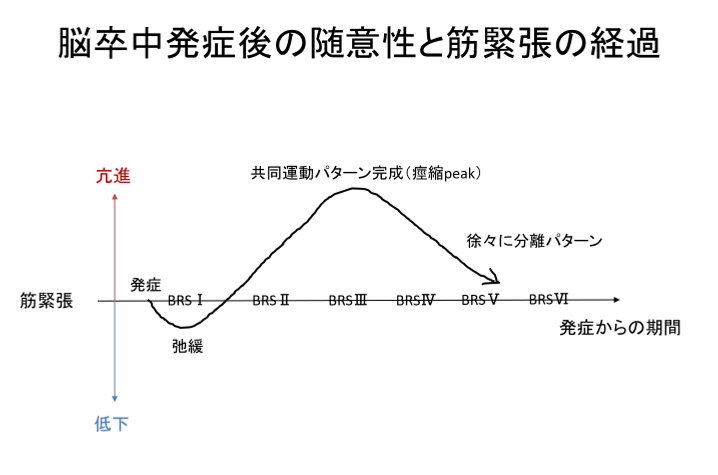
脳卒中を発症し錐体路が損傷すると、発症直後の麻痺肢は筋緊張が低下し弛緩性の麻痺を呈します。
その後、徐々に腱反射の出現や連合反応が出現し、痙縮と随意運動が出現しはじめます。
このときの随意運動は、まだ痙縮の強い共同運動パターンと呼ばれる定型的な反射に近い運動(運動を行おうとすると屈筋群もしくは伸筋群が全て同時に働いてしまうような運動)です。
さらに改善が進むと、その後に痙縮は軽減し、少しずつ随意的な分離運動が出現し、個々の運動が独立して巧緻性の高い運動ができるようになって正常に近い状態になっていきます。
臨床上はこのような教科書的な回復を呈する症例は少ないですが、脳卒中として患者さんの回復過程をまとめるとこのような回復になるといわれています。
脳損傷が重度の場合では、回復が途中で止まる方もおられますし、直接的に随意運動の経路が損傷されていない場合は、弛緩性の状態から共同運動パターンを介さずに一気に独立した運動ができるようになる方もおられます。
なお、図にはBrunstrom stageという言葉が出てきていますが、この詳細はこちらの記事をご参照ください。麻痺の回復過程と評価方法を掲載しています。

腱反射とは
腱反射とは、その名の通り、腱の反射です。
膝のお皿の下のところ(腱)を叩いて膝が伸びる(膝を伸ばす筋肉が反応する)ような反射のことをいいます。
まず腱反射のメカニズムを確認しておきましょう。
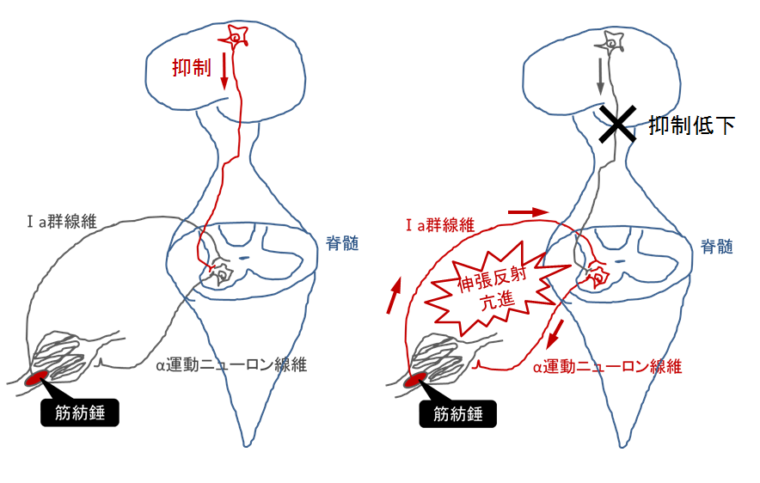
腱が叩かれると、腱の中(厳密には筋腱移行部付近)にある筋紡錘というセンサーが腱の伸張を感知し、その感覚がⅠa群線維を介して脊髄内のα運動ニューロンに送られます。
この感覚をα運動ニューロンが感知すると、α運動ニューロンの線維が腱に刺激が発生した筋肉を収縮させます。
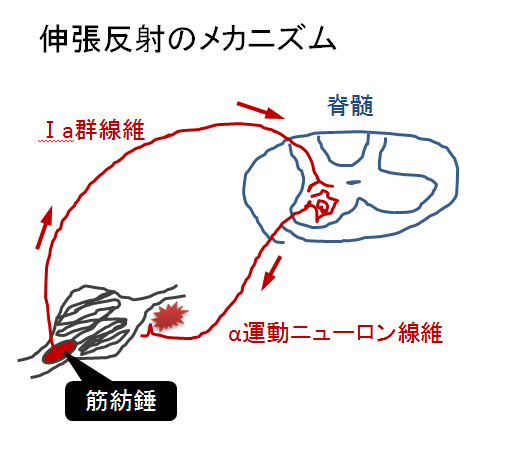
つまり、腱反射は(伸張刺激)→筋腱移行部内の筋紡錘→Ⅰa線維→α運動ニューロン→筋肉→(筋肉収縮)といった回路が脊髄内にあることで起こっています。
腱反射は、腱が伸張されたことにより起こる反応なので「伸張反射」とも呼ばれています。
「腱反射」と「伸張反射」は同じものになりますね。
腱反射は健常者でもみられる反射ですが、普段はそれほど顕著にみられません。
腱反射が出ないのが普通な人もいるぐらいです。
なぜ健常者で顕著に腱反射がでないかというと、ちょっと腱が伸張されただけで筋肉が収縮していたら円滑な動作ができなくなってしまうからです。
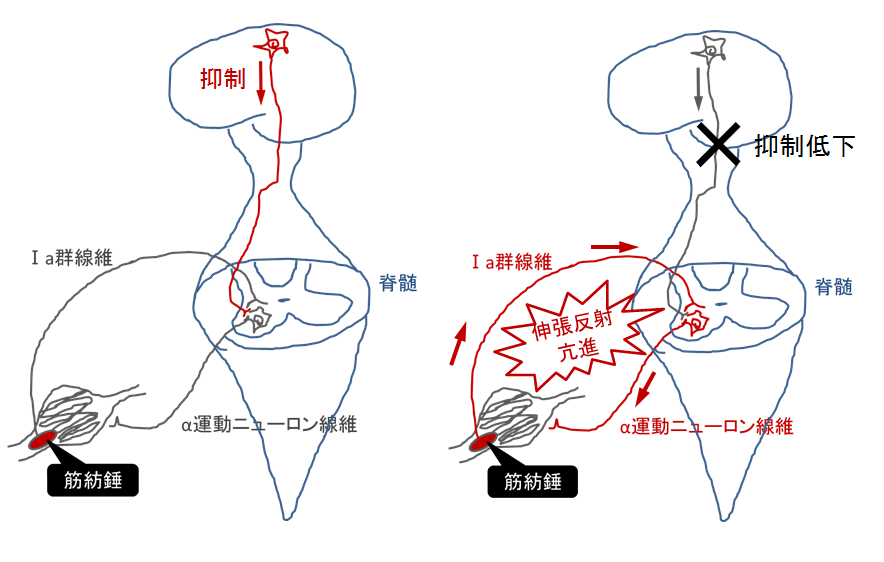
この調整は、脊髄よりも上位に位置する脳がこの反射を適度に抑制することで行われています。
腱反射を臨床上で検査する場合は、脊髄内の反射の経路や、脳からの調節に関与する経路に損傷があるかどうかを見るために使用します。
脳卒中患者さんで評価を行う場合は、錐体路(皮質脊髄路)の損傷があるかどうかを検査するために用います。
錐体路は、手足を動かしたりする時に使用する随意運動の経路ですね。
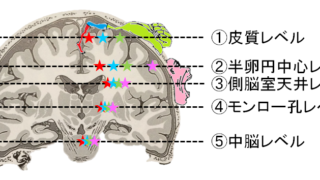
脳卒中になって錐体路が損傷されると、発症直後はショックで腱反射が消失し、しばらく経って徐々に亢進してくることが多いです。
脳卒中で腱反射が亢進してくる理由は先ほども少し触れましたが、脳から脊髄への抑制経路が損傷するからです。
つまり、腱反射の検査を行って反射が消失していたり顕著に亢進している場合は、錐体路(皮質脊髄路)が損傷しているのではないか?ということがこの検査でわかります。
腱反射を行った際の評価判定方法は、一般的に以下のように行われるかと思います。
-:消失
±:軽度減弱
+:正常
++:やや亢進
+++:亢進
++++:顕著な亢進
※間代(クローヌス)が生じている場合は「顕著な亢進」として判断する。
ここまでの記事を読んで、皆さんは腱反射を臨床で評価してどのように使用していますでしょうか?
錐体路に損傷があるかどうか・・・??
意識がハッキリしている人では腱反射を見なくても以前にご紹介した麻痺の評価スケールで評価できますね。

https://connect-clinicians.com/brain-nerve/paralysis-assessment-uedagrade/
意識がなくて自分で手足を動かせない人であれば、麻痺の有無の可能性を見る程度で有用かと思いますが、これに関しても脳画像を読影できる人であればそれほど必要ない評価になるかもしれません。

さらにですが、腱反射で錐体路の損傷があるかどうかをみて、私たちはこの情報をどう有効活用するのでしょうか・・・?
錐体路に損傷があるかどうかをみることは目標設定や治療の大枠を掴むうえで重要ですが、それ以上に治療でどんな意味がありますか・・・??
これに関しては、記事の最後に活用方法をご紹介します。
modified Ashworth scaleとは
modified Ashworth scaleは痙縮の評価方法であり、Ashworthによって開発された「Ashworth scale(1964年)」をBohannonらが修正したものです。
この評価方法は、四肢の関節を他動的に動かし、その関節に関連する筋の抵抗感を6段階で評価します。
検者間信頼性は高い(検査する人による評価の結果の差もほとんどない)ことが報告されており、現在の臨床で広く用いられている痙縮の評価方法です。
modified Ashworth scaleの判定基準
0:筋緊張の亢進がない
1:軽度の筋緊張亢進があり、ひっかかりや可動域の終末でわずかな抵抗がある
1+:軽度の筋緊張亢進があり、ひっかかりと引き続く抵抗感が残りの可動域(1/2以内)にある
2:さらに亢進した筋緊張が可動域ほぼ全域にあるが、他動運動は可能
3:顕著な筋緊張亢進があり、他動運動は困難
4:他動運動では動かない
利点:
・ベッドサイドで簡便に評価ができる
・意識がなくても評価できる
・痙縮を定量的に評価ができ、経時的変化や治療効果の判定ができる
欠点:
・痙縮と拘縮の区別がつかない
・他動運動の速度や肢位についての細かい基準がない
・可動域が小さい関節(足関節など)で他動運動時の抵抗を評価することが難しい
この欠点に関しては、辻ら(2002)が改善する評価方法を報告したものがあり、級内相関係数=0.905と高い検者間信頼性が示されています。
腱反射とmodified Ashworth scale を運動麻痺の改善過程の推察に利用する
ここまでは、運動麻痺の回復過程、腱反射、modified Ashworth scaleについてお話しました。
これらの評価は、各評価を行うだけでもそのときの患者さんの状態を客観的に示したり、個別に変化を比較したりと、臨床上いろいろ役に立つかもしれません。
ただ、組合せて使用するともっと良いと思います。
運動麻痺の回復過程は、ブルンストロームや上田12グレードを使用することが多いかもしれませんが、これらの評価方法では、特に共同運動パターン優位の状態から徐々に随意運動が出てくる時期などに麻痺の程度がプラトーになってその数値だけでは変化がみられにくくなりなりやすいです。
評価尺度の限界というものですね。
このように、麻痺の程度が評価尺度上の変化を示さない時期に回復傾向にあるのかどうかを把握したいときに役立つのが腱反射とmodified Ashworth scaleです!
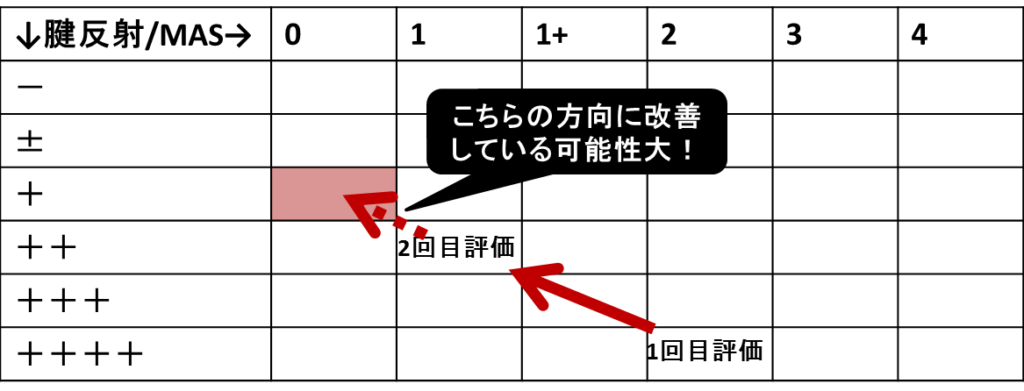
まず、腱反射とmodified Ashworth scaleを使うイメージをお伝えするために、腱反射を縦軸、modified Ashworth scale(MAS)(縦軸と横軸はどちらでも良い)を横軸にとって以下のような表を作ってみましょう。
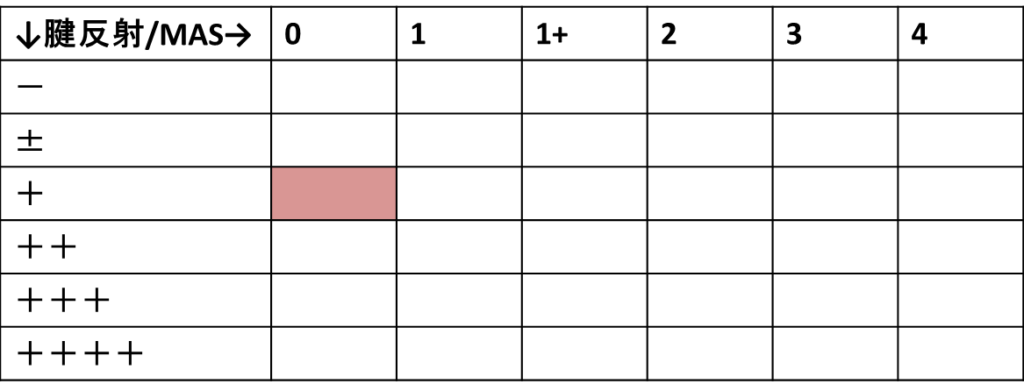
正常な麻痺がない状態は、MAS0かつ腱反射+(正常)の赤くマークした箇所の位置だと思ってください。
(※元々腱反射が出ない方は腱反射が-の位置が正常の位置でいいと思います。それが正常の位置でいいかどうかは非麻痺側の方の腱反射をみて判断しましょう。)
ここからは、この表を使って使い方の具体例を挙げます。
最初の運動麻痺の回復過程をよ~く思い出しながら考えてみてくださいね。
今、あなたが担当している患者さんはどこにいるかをマークしてみてください。
たとえば、腱反射++++でMAS2であったとして、これを「1回目評価」としましょう。
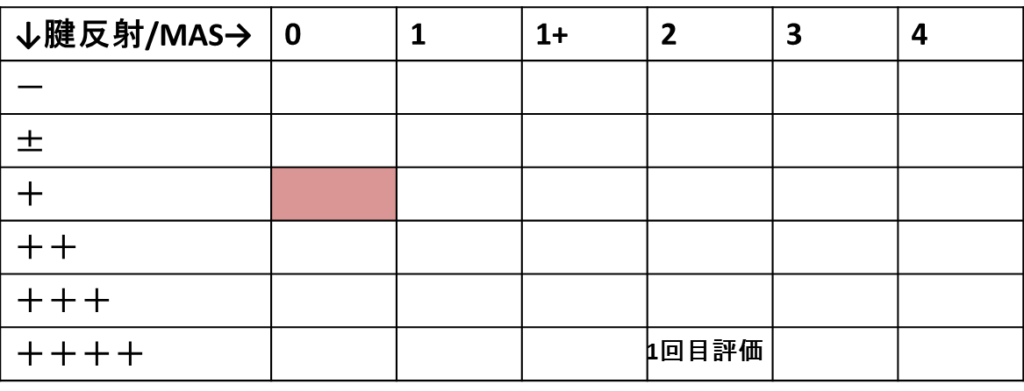
では、次の評価の際に、運動麻痺の程度は変わってなかったけど、腱反射++でMAS1に変わっていたとします。
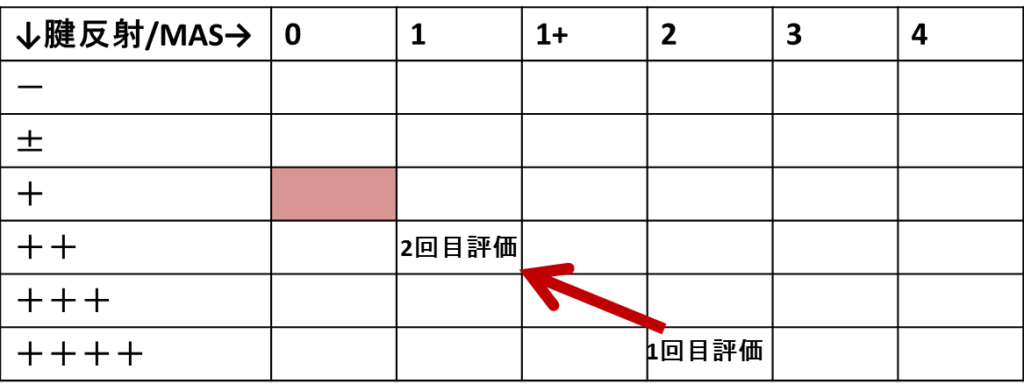
いかがでしょうか?
BRSや上田12グレードなどの麻痺評価スケールの程度は変わっていなくとも、なんだか麻痺が回復する方向に向かっていることに気付きませんか。
つまり、腱反射+MAS0の方向になっているだろうと予想がつき、今後は運動麻痺が共同運動パターンから改善していく可能性が高いという予想ができますね。
腱反射やmodified Ashworth scaleは、経過を見るためにはそれだけではあまり役に立ちません。
しかし、このように組み合わせて使用すると運動麻痺が回復傾向にあるかどうかを評価することができます。
特にこれが役立つのが下肢装具を作成するときです。
足関節の随意収縮が若干出ているけど
足底屈筋の腱反射とMASは微妙なライン・・
なんてときに装具の作成で悩んだ経験はありませんか?
そんなとき、ただ経過をみるだけでは非常に時間がかかるし、BRSや上田12グレードなどが変化するほどにならないとなんとなくで経過を見てしまうことになります。
また、筋緊張が亢進してきているようであれば、制動の弱すぎる装具を購入したりしてしまうと非常に困りますが、そのような判断もこれを使うとどのような物をチョイスすればよいのかという判断の一助になることがあります。
このように、臨床評価は上手く組み合わせて使用すると、その評価の限界を超えた評価になることがあります。
上手く利用して患者さんに早い段階で一番適したよい治療、装具を提供できると幸いです。
参考資料
1)ベッドサイドの神経の診かた [ 田崎義昭 ]
2)辻哲也,太田哲生,他:脳血管障害片麻痺患者における痙縮評価―modified Ashworth scale(MAS)の評価者間信頼性の検討―.リハビリテーション医学.2002;39(7):409-415.
運動麻痺を治療するためのおすすめ書籍
本日は以上で終わりです。
最後までお読みいただきありがとうございました!
充実の“note”で飛躍的に臨床技術をアップ

CLINICIANSの公式noteでは、ブログの何倍もさらに有用な情報を提供しています。“今すぐ臨床で活用できる知識と技術”はこちらでご覧ください!
実践!ゼロから学べる腰痛治療マガジン
腰痛治療が苦手なセラピストは非常に多く、以前のTwitterアンケート(回答数約350名)では8割以上の方が困っている、35%はその場しのぎの治療を行っているということでしたが、本コンテンツはそんな問題を解決すべく、CLINICIANSの中でも腰痛治療が得意なセラピスト(理学療法士)4名が腰痛に特化した機能解剖・評価・治療・EBMなどを実践に生きる知識・技術を提供してくれる月額マガジンです。病院で遭遇する整形疾患は勿論、女性特有の腰痛からアスリートまで、様々な腰痛治療に対応できる内容!臨床を噛み砕いてゼロから教えてくれるちょーおすすめコンテンツであり、腰痛治療が苦手なセラピストもそうでない方も必見です!
実践!ゼロから学べる足マガジン

本コンテンツでは、ベテランの足の専門セラピスト(理学療法士)6名が足に特化した機能解剖・評価・治療などを実践に生きる知識・技術を提供してくれる月額マガジンです。病院で遭遇する足の疾患は勿論、小児からアスリートまで幅広い足の臨床、エコー知見などから足を噛み砕いてゼロから教えてくれるちょーおすすめコンテンツであり、足が苦手なセラピストもそうでない方も必見です!
実践!ゼロから学べる肩肘マガジン
本noteマガジンはCLINICIANSメンバーもみんな認めるベテランの肩肘治療のスペシャリスト(理学療法士)5名が肩肘の治療特化した機能解剖・評価・治療などを実践に生きる知識・技術として提供してくれます。普段エコーなどを使って見えないところを見ながら治療を展開している凄腕セラピストが噛み砕いてゼロから深いところまで教えてくれるので肩肘の治療が苦手なセラピストも必見のマガジンです!
YouTube動画で“楽しく学ぶ”
実技、講義形式、音声形式などのセラピストの日々の臨床にダイレクトに役立つコンテンツが無料で学べるCLINICIANS公式Youtubeチャンネルです。EBMが重要視される中、それに遅れを取らず臨床家が飛躍的に加速していくためにはEBMの実践が不可欠。そんな問題を少しでも解決するためにこのチャンネルが作られました。将来的に大学や講習会のような講義が受けられるようになります。チャンネル登録でぜひご活用ください♪登録しておくと新規動画をアップした時の見逃しがなくなりますよ!
※登録しておくと新規動画をアップした時に通知が表示されます。
なお、一般の方向けのチャンネルも作りました!こちらでは専門家も勉強になる体のケアやパフォーマンスアップに関する動画を無料で公開していますので合わせてチャンネル登録を!