こんにちは、CLINICIANSの代表のたけ(@RihaClinicians )です!
くも膜下出血の発症率は、人口10万人あたり20人、女性に多く(男女比1:2)、発症年齢は40-60歳代に多いです。
動脈瘤破裂によるくも膜下出血例の発症後の予後は、一般的に1/3が死亡、1/3が後遺症残存、1/3が完全回復といわれており、予後不良になる確率が高いことからくも膜下出血は極力発症は避けたい病気ともいえます。
くも膜下出血が死亡や後遺症を残す可能性が高い理由は別の機会に触れることとしますが、今回はこのくも膜下出血の発症の危険因子と再発予防に関する話です。
発症予防や再発予防の指導の参考になれば幸いです。
ざっくり内容を見る
患者さんは再発予防の方法を知りたがっている?
病院勤務でリハビリをしている僕たちは、発症する前の患者さんと関わる機会は少ないですが、発症した患者さんとは関わる機会が多いですよね。
そして、僕たちが関わるこの患者さんは、発症時に今まで経験したことがないような突然の激しい頭痛や嘔吐、意識消失など、生命の危機を感じるような経験をしています。
また、治療が上手くいって一命を取り留めた場合でも、その後はつらい集中治療での治療や社会復帰のためのリハビリを頑張ってやらなければなりません。
この間、患者さんは
「もうこんな思いはしたくないから生活を改めないと・・」
と思っていることが多いのではないでしょうか。
患者さん自身が、
「再発しないためにどうしたらいいのか?」
といった情報を求めておられることが多いので、医師に限らず運動を指導する僕たち療法士も予防方法の知識はしっかりもっておくべきでしょう。
くも膜下出血の発症機序と再発予防の重要性
くも膜下出血の原因は、脳動脈瘤破裂が85%を占めています。
脳動脈瘤は脳動脈の壁の一部が拡張してできるので、血行力学的ストレスがかかりやすく、脆弱な箇所である血管分岐部にできやすいと考えられており、くも膜下出血は分岐部の膨れ上がった動脈瘤が破裂することで発症します。

つまり、くも膜下出血を発症しないように考えると、できる限り動脈瘤を作らないように予防しないといけません。
しかしながら、脳動脈に以下の図のようにたくさんの分岐がありますね。
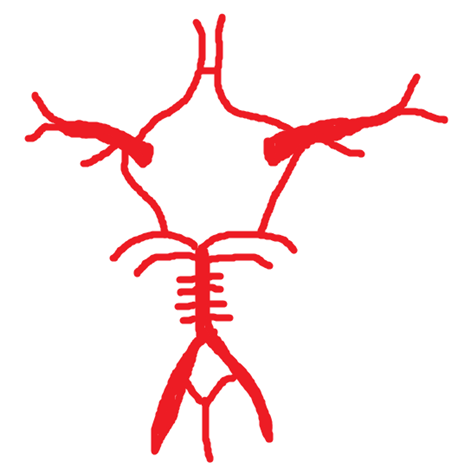
くも膜下出血を発症し、仮に手術で破れた動脈瘤を治療したとしても、たくさんあるこの分岐部に再び動脈瘤ができてしまえば再び発症リスクが高まります。
つまり、動脈瘤ができやすくなるような根本的な原因をどうにかしなければ、再び動脈瘤ができてしまい、くも膜下出血を再発する可能性が高くなるということになります。
これだけ話せばお分かりかと思いますが、くも膜下出血の再発予防を行うためには発症に関わる危険因子(リスクファクター)のコントロールを行う指導をすることが重要ということになります。
くも膜下出血の危険因子
くも膜下出血の発症リスクを高める危険因子と相対危険率を以下の表に載せます。
患者像や発症割合のイメージをしやすくするため、図も一緒に掲載しておきますので、このような患者さんをみたら要チェックです!
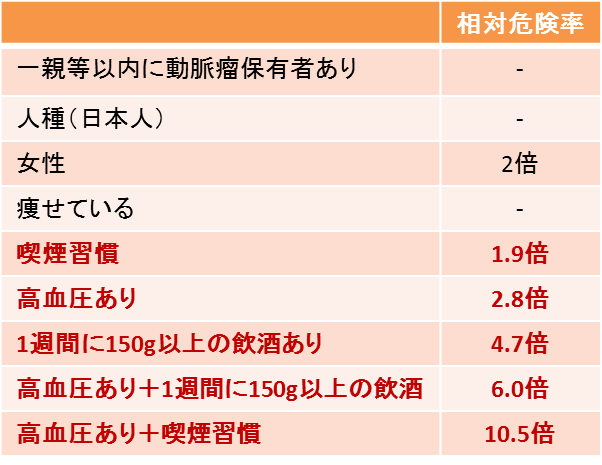
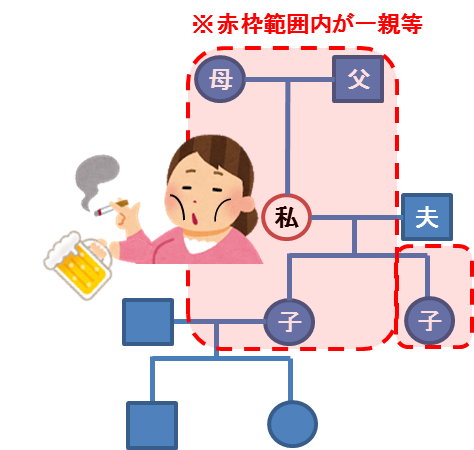
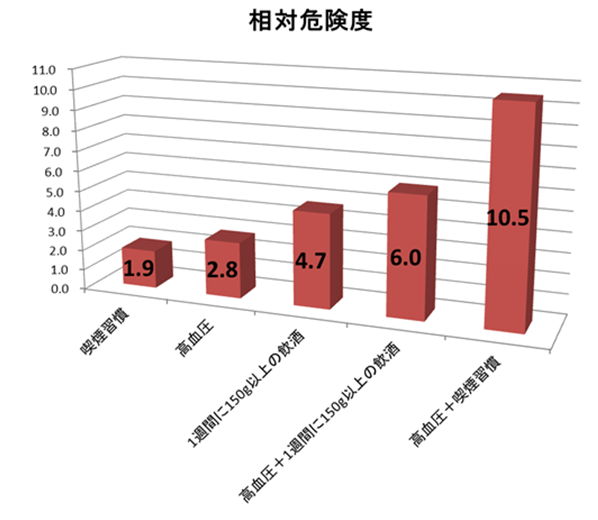
これらの危険因子をみると、改善や介入ができるものは、赤字で示した以下のものです。
介入ができるくも膜下出血の危険因子
・喫煙
・飲酒
・高血圧
また、この「喫煙」「高血圧」「飲酒」のどれも重要な要因ですが、特に重要なものは単独でも発症リスクが高い「飲酒」 と、その他の危険因子と組み合わさると顕著に発症リスクが上昇する「高血圧」 ということがわかります。
高血圧+喫煙では発症リスクが10.5倍と恐ろしい数字になっています。
さて、危険因子がわかりましたが、これらをどうにかしなくては再発予防は難しいです。
具体的にどう指導していくのか考えてみましょう。
再発予防指導の実践
くも膜下出血の危険因子がわかりました。
あとは、これを患者さんに教えてあげるだけ!です。
ただ、この伝え方が非常に難しいですね・・
あなたは、ただ単に
「喫煙、飲酒、高血圧が危険因子なので気をつけましょう」
と指導を行いますか?
この程度の情報であれば、一般の方もご存知の方はおられますし、脳卒中の治療に携わる別の職種でも知っていて指導できます。
ただ単に「気をつけましょう」という指導を行うと、患者さんは「自分でもなんとなくそんなことはわかっている」と感じるかもしれません。
また、他職種からも何度も「気をつけましょう」「やめましょう」という指摘をされていた場合は、そういう言われ方をするだけで再発予防に対する意識が低下してしまうかもしれません。
冒頭にも述べましたが、患者さんは死に直面するような状況やつらい経験していることから、僕の経験上では最初は
「今後はしっかり気をつけていきたい」
という気持ちになっていることが多いです。
(経験上とは言っていますが、今まで脳卒中患者さんは1000名以上担当させてもらいましたのである程度説得力はあると思いますw)
指導を行う場合は、できるだけ再発予防の重要性とリスクが理解でき、具体的な方法を提示するように心がけましょう。
僕の用いている手順を言語化すると概ね以下のようになります。
くも膜下出血の病態を理解してもらう
まずは、前述に説明したように、くも膜下出血は脳動脈瘤が原因で起こり(これが原因の場合)、脳には沢山の分岐があることから動脈瘤は危険因子をできるだけ減らさなければ再度動脈瘤ができてしまう可能性はある旨を伝えます。
危険因子の重要度を知ってもらい行動変容を促す
次に、危険因子(喫煙、飲酒、高血圧)にはどの程度のリスクがあるかを知っていることは少ないと思うので、その程度をお伝えすることで行動変容を促すように説明しましょう。
たとえば、
「あなたは喫煙習慣があることに加えて高血圧があるので、これがない人に比べてくも膜下出血の発症(再発)リスクは10.5倍になります。喫煙をやめるだけでも、このリスクは2.8倍まで低下しますので、今回のことをきっかけに禁煙をしてみてはいかがでしょうか。今回は、幸いにも手術が成功し、後遺症もなく退院できるようになりますが、くも膜下出血という病気は発症した際には1/3が死亡、1/3が後遺症が残る状態になるといわれていますので、再度発症した際には今回と同じように良くなる保証はありません。再発リスクを極力減らすためにも“今すぐに”行動を起こす必要があると思います。」
というような感じですかね。
脅しにしか聞こえないかもしれませんが、現段階ではこれが事実ですし、患者さんと会話をする中でこのような内容を少しずつお話をしていけば違和感なく指導を行うことができます。
上記の指導内容・・いかがですか?
これだけでも、ただ単に「気をつけましょう」というだけよりもよさそうじゃないでしょうか??
しかしながら、まだ足りません。。。
実生活でどのような行動をすれば良いのかまで落とし込む
最も重要になるポイントは、退院して実際の生活に戻ったとき、上記をどのように気をつければよいのか?というその人の生活上での具体的な方法を提示するというところです。
生活場面での具体的な実践方法を知らなければ、上記の指導は本当にただの脅し!w
だって、危険性や再発リスクがあることを言われただけだと、何をどうしたらいいのかわからいないのでどうにもしようがないでしょ。
医療機関で危険因子を減らするように指導されたが・・
結局はやり方がわからないから行動も伴わず・・
元気になるにつれて意識も薄れ・・
結局は前と同じ生活に戻ってしまい・・・
気付いたら再び病院のお世話になってしまった。
ということはよくある話ですので、こうならないように具体的な方法を指導できるように指導する療法士は普段からその引き出しをたくさん用意しておく必要があります。
そして、これを患者さんの生活スタイルに合うように、一緒に考えて検討するような指導を行いましょう。
例えば、「飲酒」を具体例としてこれを考えてみましょう。
まず、お酒を辞めましょうと言われて、ぱっとお酒を辞めれれば良いですがそういう人ばかりではありません。
付き合いでお酒を飲む場にいかなければならない、毎日のお酒が我慢できていても週末には我慢した分の飲酒を行ってしまう、適量のお酒であれば体にも良いという情報を聞いたから飲む量を減らすことにする等、指導後の行動は人それぞれかと思います。
「お酒を辞めましょう」というのではなく、危険因子に該当する量は摂取しないことを指導します。
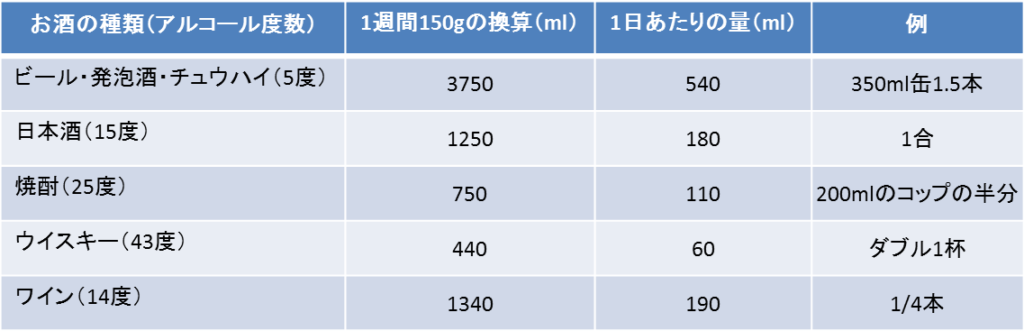
ただ、前述した危険因子の量として提示されている「1週間に150g未満の飲酒にとどめましょう」と言われてもすぐにイメージはできないので、飲む量「mlに換算」したものを提示しましょう。
換算式は以下の通りです。
お酒の量(ml)×[アルコール度数(%)÷100]×0.8
つまり、5%のビールであれば、?ml×[5÷100]×0.8=150gを計算して?を求めればよいので、計算すると3750mlです。
これは、350mlで5%の缶ビールであれば10.7本に相当します。
毎日350mlの缶ビールを1缶飲むのは大丈夫そうですが、1.5缶飲むと危険因子となる摂取量を超えます。
よって、晩酌を350mlの缶ビールで行っている人であれば、
「お酒は1日に1缶まで、1週間では10缶までに留めるようにしましょう。お酒の付き合いは大事ですが、このを超えた量を飲み続けると、お酒を飲むことで再発の危険が高くなりますので、お酒はこの量で調整して飲むようにしましょう。ただし、お酒を飲み始めると、歯止めが効かなくなるかもしれませんのであなたがそういう人ならお酒は飲まない方が良いと思います。」
という風な指導になるかと思います。
上記のように、過剰な制限をしてライフスタイルを全て崩すのではなく、
どの程度までならいいのか?
を具体的に提示することで、危険因子のコントロールを長期的に継続してもらえるかと思います。
ただ単に辞めるよういに言われて我慢させられてもストレスが溜まりますし、お酒を飲んでしまったときには「今日は仕方ないか!」などといった心境で限度を超えて飲みすぎてしまったり、せっかく辞めていたのに気持ちが途切れてしまってドロップアウトしていまう方もいると思います。
もちろん、先ほど具体例で最後に言っていたように、お酒を飲むと抑制がかかりにくくなりますし、塩分摂取量も増えて高血圧を助長することが予想されるため、辞めるに越したことはないのは当然です。
でもね・・・
継続できなければ意味がありませんから。ね!
患者さんの生活を尊重してストレスを最小限にしつつ、危険因子のコントロールを適切に長期的に継続していただくことを念頭に、情報はこのような具体的でその人の生活スタイルに合わせてできるようなものを提示しましょう。
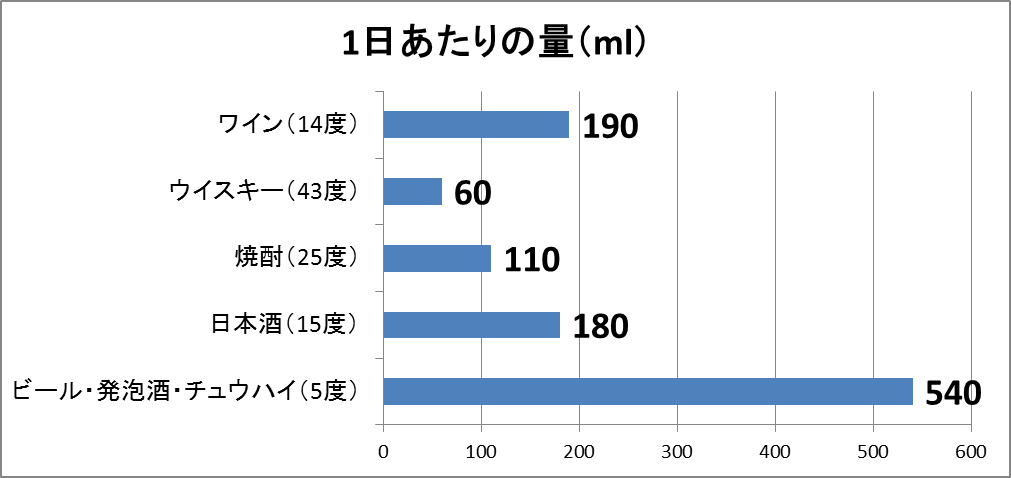
上記のようなアルコール量の計算を毎回するのは面倒なので、1週間に150gに相当する一日あたりのお酒の量を換算した表と図を載せておきますのでご参考までに・・・
高血圧も具体的な運動指導を!
「高血圧」に関しても同様に、服薬や摂取量制限の指導に加えて、僕たちは動脈硬化の予防・改善効果がある運動療法の指導を行います。
決まりきったFITT(頻度-強度-時間-種類)の提示を一方的に行うなんてのは学生のやること。
臨床家としてそれはNG!
患者さんの一日・一週間の過ごし方などを詳細に聴取しながら、どの程度の運動をいつの時間にどのように実施していくのかといた指導を、ご本人さんに主体に考えていただくことをメインに指導を進める形で関わらせていただく姿勢が常に必要かと思われます。
・・かなり長くなりましたが、本日は以上で終わりです。
再発予防に対する患者さんの十分な理解や行動変容のきっかけを作ることは、
退院間近だけでは確実にできません。
これ、本当に大事です!
若い療法士さんや患者さんの人生を長い目で考えることができない療法士は、退院間近にのみこれをやりますが、良い腕を持っている療法士は、発症した時から耳にタコができるほど指導をしっかりと行なっており、退院時に患者さんへ指導する必要もないぐらい指導ができています。
発症当初からラポールを形成しつつ、再発予防の指導を適宜行っていきましょう。
今回の投稿があなたが良い指導を行える一助になれば幸いです。
最後までお読みいただきありがとうございました!
充実の“note”で飛躍的に臨床技術をアップ

CLINICIANSの公式noteでは、ブログの何倍もさらに有用な情報を提供しています。“今すぐ臨床で活用できる知識と技術”はこちらでご覧ください!
実践!ゼロから学べる腰痛治療マガジン
腰痛治療が苦手なセラピストは非常に多く、以前のTwitterアンケート(回答数約350名)では8割以上の方が困っている、35%はその場しのぎの治療を行っているということでしたが、本コンテンツはそんな問題を解決すべく、CLINICIANSの中でも腰痛治療が得意なセラピスト(理学療法士)4名が腰痛に特化した機能解剖・評価・治療・EBMなどを実践に生きる知識・技術を提供してくれる月額マガジンです。病院で遭遇する整形疾患は勿論、女性特有の腰痛からアスリートまで、様々な腰痛治療に対応できる内容!臨床を噛み砕いてゼロから教えてくれるちょーおすすめコンテンツであり、腰痛治療が苦手なセラピストもそうでない方も必見です!
実践!ゼロから学べる足マガジン

本コンテンツでは、ベテランの足の専門セラピスト(理学療法士)6名が足に特化した機能解剖・評価・治療などを実践に生きる知識・技術を提供してくれる月額マガジンです。病院で遭遇する足の疾患は勿論、小児からアスリートまで幅広い足の臨床、エコー知見などから足を噛み砕いてゼロから教えてくれるちょーおすすめコンテンツであり、足が苦手なセラピストもそうでない方も必見です!
実践!ゼロから学べる肩肘マガジン
本noteマガジンはCLINICIANSメンバーもみんな認めるベテランの肩肘治療のスペシャリスト(理学療法士)5名が肩肘の治療特化した機能解剖・評価・治療などを実践に生きる知識・技術として提供してくれます。普段エコーなどを使って見えないところを見ながら治療を展開している凄腕セラピストが噛み砕いてゼロから深いところまで教えてくれるので肩肘の治療が苦手なセラピストも必見のマガジンです!
YouTube動画で“楽しく学ぶ”
実技、講義形式、音声形式などのセラピストの日々の臨床にダイレクトに役立つコンテンツが無料で学べるCLINICIANS公式Youtubeチャンネルです。EBMが重要視される中、それに遅れを取らず臨床家が飛躍的に加速していくためにはEBMの実践が不可欠。そんな問題を少しでも解決するためにこのチャンネルが作られました。将来的に大学や講習会のような講義が受けられるようになります。チャンネル登録でぜひご活用ください♪登録しておくと新規動画をアップした時の見逃しがなくなりますよ!
※登録しておくと新規動画をアップした時に通知が表示されます。
なお、一般の方向けのチャンネルも作りました!こちらでは専門家も勉強になる体のケアやパフォーマンスアップに関する動画を無料で公開していますので合わせてチャンネル登録を!